Zielgerichtete Immuntherapie
10.06.2020 -
Strahlenresistente Krebszellen lassen sich immuntherapeutisch mit UniCAR-T-Zellen angreifen.
Wissenschaftlern des Helmholtz-Zentrums Dresden-Rossendorf (HZDR) und am Nationalen Centrum für Tumorerkrankungen Dresden (NCT/UCC) ist es gemeinsam mit einem internationalen Forscherteam in Laborexperimenten gelungen, besonders strahlenresistente Krebszellen von Tumoren im Kopf-Hals-Bereich mithilfe einer zielgerichteten Immuntherapie – der UniCAR-T-Zell-Therapie – abzutöten. Die Forscher entwickelten hierbei ein neues molekulares Bindeglied, das die UniCAR-T-Zellen an ein bestimmtes Oberflächenmerkmal der untersuchten Krebszellen koppelt und so aktiviert.
Die kombinierte Radio-Immuntherapie mit UniCAR-T-Zellen könnte künftig die Heilungschancen von Krebspatienten mit strahlenresistenten Tumoren verbessern. Die Ergebnisse ihrer Untersuchung veröffentlichten die Wissenschaftler im Magazin Oncoimmunology.
Die Strahlentherapie zählt neben und in Kombination mit Operation und Chemotherapie zu den zentralen Säulen der Krebstherapie und ermöglicht heute in vielen Fällen eine Heilung oder Kontrolle von Tumorerkrankungen. Eine besondere Schwierigkeit stellen jedoch hochgradig widerstandsfähige Krebsstammzellen innerhalb des Tumorgewebes dar. Gelingt es nicht, diese Zellen vollständig zu vernichten, können sie nach zunächst erfolgreicher Therapie zu einem erneuten Wachstum des Tumors führen. In Laborversuchen gelang es Wissenschaftlern, besonders strahlenresistente Krebszellen mithilfe einer gezielten Immuntherapie mit „UniCAR-T-Zellen“ sowohl im Reagenzglas wie auch im Maus-Experiment abzutöten. Für ihre Untersuchung nutzten die Forscher Zellen von Plattenepithelkarzinomen des Kopf-Hals-Bereiches – eine von Oberflächenzellen ausgehende Krebserkrankung, der sich die meisten bösartigen Tumoren im Kopf-Hals-Bereich zuordnen lassen.
„Unsere Ergebnisse zeigen erstmals, dass die Immuntherapie mit dem UniCAR-System künftig ganz gezielt dazu dienen könnte, in Kombination mit einer Radiotherapie besonders strahlenresistente Tumorzellen erfolgreich zu bekämpfen“, sagt Prof. Michael Bachmann, Direktor am HZDR-Institut für Radiopharmazeutische Krebsforschung, Professor für Translationale Radiopharmakologie an der TU Dresden und Mitglied im erweiterten Direktorium des NCT/UCC Dresden. „Patienten mit einem wiederauftretenden Plattenepithelkarzinom überleben meist nur einen Zeitraum von weniger als sechs Monaten. Verantwortlich für die schlechte Prognose ist die Widerstandfähigkeit bestimmter Krebszellen gegen eine Strahlentherapie. Mithilfe der UniCAR-T-Zell-Therapie könnten sich die Heilungschancen von Patienten mit strahlenresistenten Tumoren künftig deutlich verbessern“, sagt Prof. Mechthild Krause, Direktorin der Klinik für Strahlentherapie und Radioonkologie des Universitätsklinikums Carl Gustav Carus Dresden und Mitglied im Geschäftsführenden Direktorium des NCT/UCC Dresden.
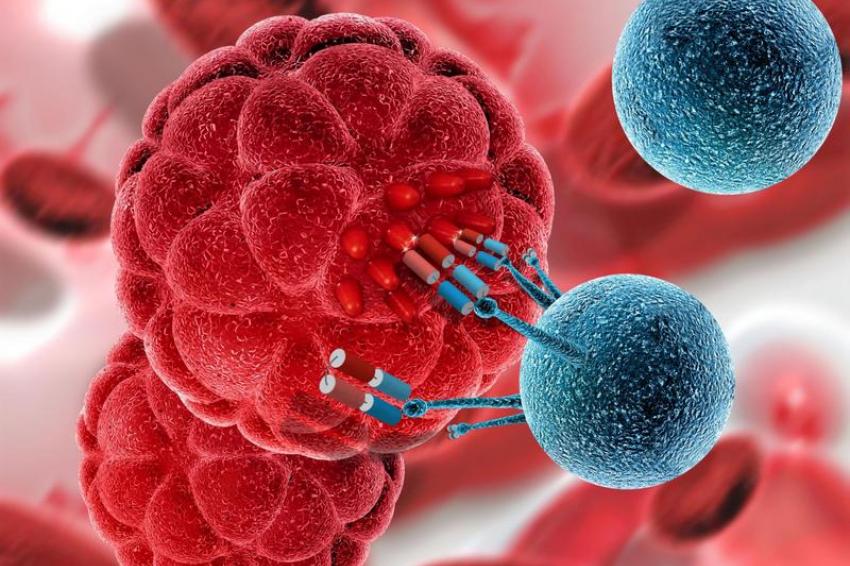
Weiterentwicklung der CAR-T-Zell-Therapie
Die UniCAR-Technologie ist eine Weiterentwicklung der CAR-T-Zell-Therapie, die derzeit zu den vielversprechendsten Ansätzen der Immuntherapie zählt. Bei der CAR-T-Zell-Therapie wird in die T-Zellen – weiße Blutzellen des Immunsystems – ein künstliches Molekül „CAR“ („chimeric antigen receptor“) eingebaut, das die Zellen wie ein Navigationssystem zu bestimmten Oberflächenmerkmalen von Tumorzellen leitet. Beim UniCAR-System bindet die veränderte T-Zelle hingegen nicht direkt an die Tumorzelle. Vielmehr ist zwischen Immun- und Krebszelle ein spezielles Bindeglied (Zielmodul) zwischengeschaltet, das die Bindung und damit die Immunantwort erst ermöglicht. Da die künstlich erzeugten Zielmodule kurzlebig sind, lässt sich die Aktivität der T-Zellen über die verabreichte Zielmodul-Dosis steuern und die Gefahr schwerwiegender Nebenwirkungen deutlich verringern. In der vorliegenden Untersuchung koppelten die Wissenschaftler die UniCAR-T-Zellen mithilfe eines neu entwickelten molekularen Bindeglieds an den Oberflächenmarker CD98, der auf den untersuchten radioresistenten Krebszellen in hohem Maße vorhanden ist. Als zusätzliches Angriffsziel für die Immunzellen nutzten sie das ebenfalls auf den Krebszellen präsente Zellmembran-Protein EGFR (Epidermaler Wachstumsfaktor-Rezeptor), für das bereits ein spezifisches Bindeglied vorhanden war.
Die Möglichkeit, die Aktivität der veränderten Immunzellen zu steuern, ist nicht zuletzt deshalb wichtig, weil die Oberflächenmerkmale von Krebszellen, die als Angriffsziel für die UniCAR-T-Zellen dienen, oftmals nicht ausschließlich auf Tumoren vorhanden sind. So ist etwa die auf strahlenresistenten Plattenepithelkarzinom-Zellen des Kopf-Hals-Bereiches präsente Zielstruktur CD98 auch auf der Oberfläche der UniCAR-T-Zellen selbst vorhanden – allerdings in weitaus geringerem Maße. „Wir konnten zeigen, dass sich die Aktivität des UniCAR-Systems zunächst gegen Zellen mit einer besonders hohen Dichte des jeweiligen Ziel-Merkmals richtet. Sind die entsprechenden Zellen beseitigt, lässt sich die Aktivität der UniCAR-T-Zellen stoppen, indem die Zufuhr des spezifischen Bindeglieds beendet wird“, erklärt Dr. Claudia Arndt, Wissenschaftlerin am HZDR.
Die Forscher wollen die Wirksamkeit des UniCAR-Systems auf strahlenresistente Tumorzellen zunächst in weiteren Laborexperimenten untersuchen. Wenn diese erfolgreich sind, könnten klinische Studien folgen.
Kontakt
Nationales Centrum für Tumorerkrankungen (NCT) Dresden
Fetscherstraße 74/PF 41
01307 Dresden
+49 351 458-7440
+49 351 458-5716