Klassische NSAR oder Coxibe? Der Gastrointestinaltrakt im Brennpunkt des Geschehens
18.03.2013 -
Klassische NSAR oder Coxibe? Der Gastrointestinaltrakt im Brennpunkt des Geschehens. Beeinflusst die Art und Weise der Applikation die gastrointestinalen unerwünschten Arzneimittelwirkungen der nichtsteroidalen Antirheumatika (NSAR)?
Oder anders ausgedrückt: Sind Zäpfchen harmloser als Tabletten? Das sind sie nicht. Darin waren sich Prof. Dr. Rainer Wigand, Interdisziplinäre orthopädisch-internistische Praxisgemeinschaft für Rheumatologie, Frankfurt/Main, und Dr. Wolfgang Bolten, Ärztlicher Direktor der Klaus-Miehlke-Klinik in Wiesbaden, bei einer Veranstaltung im Rahmen des Deutschen Schmerztages 2006 einig.
Traditionelle NSAR (tNSAR) hemmen neben der Cyclooxygenase-2 (Cox-2), die an Entzündungsreaktionen beteiligt ist, auch die „schützende“ Cyclooxygenase-1 (Cox-1) in der Schleimhaut von Magen und Darm. Die Applikationsform spiele dabei keine Rolle.
Wichtig für die gastrointestinalen unerwünschten Arzneimittelwirkungen sei allein die Spezifität der Hemmung, so Bolten.
Nahezu jeder zweite Helicobacter pylori-Patient entwickelt unter tNSAR ein Ulkus
Die Eigenschaft der herkömmlichen NSAR, die Cyclooxygenasen unspezifisch zu hemmen, scheint besonders dann fatal zu sein, wenn bereits gastrointestinale Risiken bestehen. Zu diesen Risikofaktoren zählt auch die Infektion mit Helicobacter pylori (H.p.).
Bolten erläuterte eine Metaanalyse von Tannenbaum et. al., in der die endoskopischen Ulkusraten bei Patienten unter NSAR bei Infektion mit Helicobacter pylori, unter NSAR und infiziert mit Helicobacter pylori sowie ohne NSAR und H.p. verglichen wurden [1].
In der letztgenannten Kontrollgruppe lag die Ulkusrate bei 5,5 %. Mit der Verabreichung von NSAR war eine Erhöhung der Inzidenzrate von 25 % verbunden. Allein die H.p.-Infektion erhöhte die Ulkushäufigkeit auf 26 %.
Am eklatantesten aber war der Anstieg der Ulkusrate unter NSAR-Gabe bei gleichzeitiger H.p.- Infektion: Bei diesen Patienten lag die Ulkusrate bei nahezu 50 %.
Ein erhöhtes Lebensalter, Ukusanamnese, Allgemeinerkrankung, Verabreichung von Cortison, Antikoagulanzien oder Selektive Serotonin Reuptake Inhibitoren (SSRIs) sind laut Bolten Indikatoren für ein erhöhtes gastrointestinales Risiko [2].
Dass Cox-2-spezifische NSAR weniger unerwünschte gastrointestinale Arzneimittelwirkungen als die klassischen NSAR aufweisen, sei in zahlreichen Studien hinreichend belegt worden, so Bolten.
So lag in einer Untersuchung von Goldstein et al. das Risiko von Ulkuskomplikationen unter Celecoxib bei 0,2 %, während das Risiko unter klassischen NSAR bei 1,68% lag [3].
tNSAR schädigen auch den Dünndarm
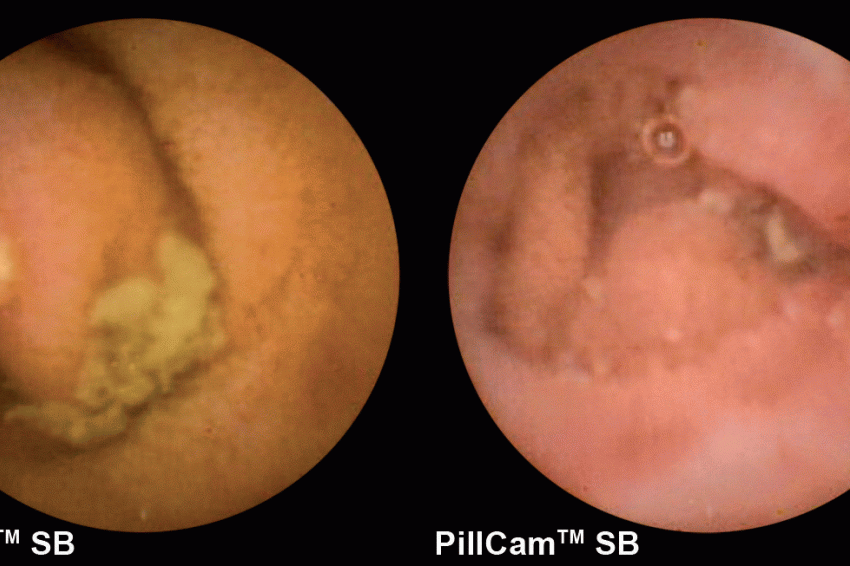
Die Wirkungen klassischer NSAR beschränken sich jedoch nicht auf den oberen Verdauungstrakt, wie moderne Diagnoseverfahren wie beispielsweise die Videokapselendoskopie zeigen: „tNSAR steigern ebenfalls das Risiko unterer gastrointestinaler Komplikationen“, betonte Bolten.
Dieses Risiko ist nicht bedeutungslos. So waren in einer Studie von L. Laine et al. 40 % aller schweren gastrointestinalen Ereignisse Patienten mit rheumatoider Arthritis im unteren Verdauungstrakt lokalisiert [4].
Coxib-Therapie ist kostengünstiger als die Kombinationstherapie tNSAR plus Protonenpumpenhemmer
Wigand betonte, dass das Kriterium der gastrointestinalen Verträglichkeit für die Wahl des NSAR maßgebend sei. Dies gelte auch vor dem Hintergrund, dass das kardiale Risiko der Coxibe nicht höher einzuschätzen sei als das der klassischen NSAR.
Für Celebrex beispielsweise zeigen alle verfügbaren Daten, dass das kardiovaskuläre Risikopotential vergleichbar ist mit dem der tNSAR.
Dies hat eine kürzlich auf dem Kongress des American College of Cardiology (ACC) vorgestellte Metaanalyse der Forschergruppe um W. B. White bestätigt (siehe auch Beitrag zu der Studie unten) [5].
Weiterhin könne die schleimhautschädigende Wirkung der tNSAR zwar durch die Gabe eines Protonenpumpenhemmers (PPH) aufgefangen werden, dies gelte aber in den unteren Darmabschnitten nicht, so Wigand.
Für die Wahl eines Coxibs spreche außerdem die Kostenrelation, denn selbst bei einer tNSAR-Therapie kombiniert mit einem Protonenpumpenhemmer aus dem unteren Preissegment (Generika) liege der Preisvorteil nach wie vor bei 200 mg Celebrex.
Ernste GI-Komplikationen kündigen sich in der Regel nicht an
Nach Wigands Erfahrungen haben von rund 24.000 Patienten, die bislang in der eigenen Praxis betreut wurden, rund 5.800 eine gastrointestinale Risikoanamnese.
Auf Symptome könne sich der Arzt dabei nicht verlassen: „Die meisten Patienten zeigen vor Auftreten einer schwer wiegenden NSAR-assoziierten gastrointestinalen Komplikation keine Symptome“, erwähnte Wigand [6].
Zur Risikoabwägung für den Einsatz einer NSAR-Monotherapie gab Wigand folgende persönliche Empfehlungen: Immer dann, wenn eine kurze Einnahmedauer zu erwarten ist, der Patient ein niedriges Lebensalter hat sowie keine Ulkusanamnese und schwere Begleiterkrankung vorliegen, kann ein tNSAR eingesetzt werden.
Für die Gabe eines Coxibs hingegen spreche eine lange Einnahmedauer, höheres Alter, ernste Begleiterkrankungen, bessere Verträglichkeit bzw. GI-Unverträglichkeit von tNSAR sowie eine Begleittherapie mit Antikoagulantien.
Quellen:
[1] Tannenbaum et. al.; J. Rheumatol.; 2006; 33; S. 140f.
[2] Paton and Ferrier; BMJ; 2006; 331(7516); S. 529f.
[3] Goldstein et al.; Am. J. Gastroenterol.; 2000; 95(7); S. 1.681f.
[4] Laine et al.; Gastroenterol.; 2003; 124; S. 288f.
[5] White et al.; Posterpräsentation, ACC 2006, USA
[6] Singh et al.; Arch. Intern. Med.; 1996; 156; S. 1530f.
Dr. Lutz Retzlaff, Neuss