Selektive VEGF-Hemmung
04.06.2014 -
Selektive VEGF-Hemmung. Nachdem Macugen (Pegaptanib- Natrium) bereits seit Dezember 2004 in den USA zur Behandlung der feuchten altersabhängigen Makuladegeneration (AMD) auf dem Markt ist, wurde nun im Januar 2006 auch die Zulassung für Europa und somit auch Deutschland erteilt.
Bezüglich der Indikation hat die EMEA – wie auch die FDA – Pegaptanib-Natrium für die Behandlung aller angiographischen Subtypen (klassisch, okkult und Mischformen) der feuchten (exsudativen, neovaskulären) AMD zugelassen.
Somit ist es derzeit die einzige Therapieoption, die bei allen Subtypen der feuchten AMD eingesetzt werden kann.
Ursachen und Häufigkeit der altersabhängigen Makuladegeneration
Die AMD ist die häufigste Ursache für einen ausgeprägten Visusverlust und Erblindung bei Patienten über 50 Jahren in der westlichen Welt.
Schätzungen zufolge könnten im Jahr 2020 bereits 8 Millionen Menschen im Alter von 65 Jahren und darüber an einer AMD leiden.
Die Prävalenz der AMD steigt mit zunehmendem Alter stark an.
Sie beträgt 18 % bei Personen zwischen 70 und 74 Jahren und 47 % bei Personen im Alter von 85 Jahren und darüber.
Es ist noch nicht abschließend geklärt, wodurch genau die AMD verursacht wird. Wissenschaftliche Untersuchungen konnten jedoch eine Reihe von Faktoren identifizieren, die mit einem erhöhten Risiko für das Auftreten der Erkrankung einhergehen: Alter und genetische Faktoren.
Da die frühen Erkrankungsstadien häufig ohne Symptome verlaufen, sollten auch Personen ohne genetische Prädisposition ihre Augen regelmäßig kontrollieren lassen.
Selektive Anti-VEGF-Therapie mit Pegaptanib-Natrium
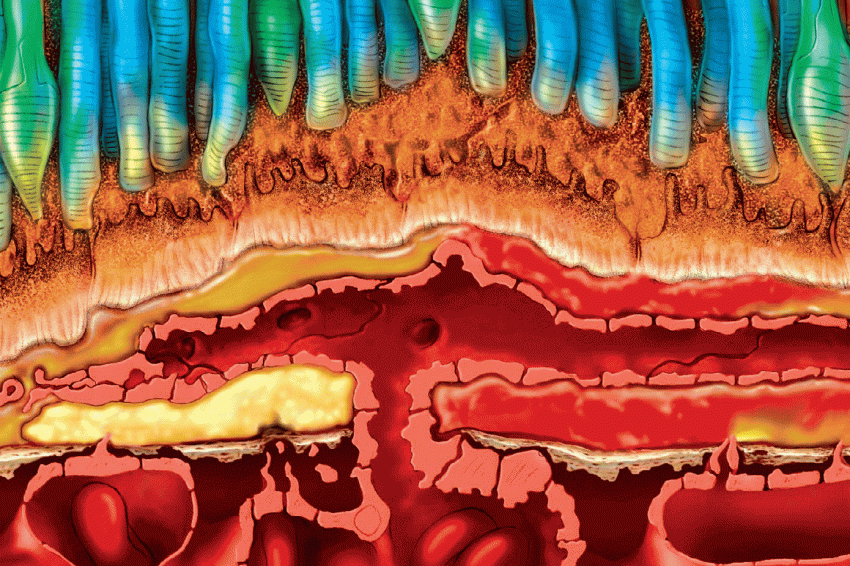
Neue Erkenntnisse deuten auf eine wichtige Rolle des vaskulären endothelialen Wachstumsfaktors (VEGF) für die Entstehung und das Fortschreiten bestimmter Netzhauterkrankungen hin. Dies gilt insbesondere für die exsudative Form der AMD.
Wissenschaftler haben daher nach einer Möglichkeit gesucht, den Wachstumsfaktor gezielt medikamentös zu blockieren.
Der Wirkstoff Pegaptanib-Natrium ist ein sog. Aptamer, ein chemisch synthetisierter Nukleinsäure- Einzelstrang, der spezifisch und mit hoher Affinität an extrazelluläres VEGF bindet.
Nach intravitrealer Injektion kann es durch die Netzhaut penetrieren und freie VEGF-Moleküle binden, um so die rezeptorvermittelten Reaktionen in den Endothelzellen der Choriokapillaren, die choriodalen Neovaskularisationen (CNV), zu verhindern.
Pegaptanib- Natrium ist dabei auf eine spezielle Isoform des Wachstumfaktors –VEGF165 – angepasst und blockiert ausschließlich diese.
Von dieser Isoform wird angenommen, dass sie im Wesentlichen für das pathologische Gefäßwachstum und den Flüssigkeitsaustritt bei der AMD und anderen Formen der Neovaskularisation verantwortlich ist.
Ziel der selektiven Blockade von VEGF165 durch Pegaptanib-Natrium bei Patienten mit AMD ist es nach Prof. Dr. Salvatore Grisanti, Universitätsklinik Tübingen, das Gefäßwachstum und die Leckage zu verhindern und das Fortschreiten des Visusverlusts bzw. den Erhalt des Sehvermögens zu unterstützen. Durch das spezifische Angreifen am VEGF165 lässt Pegaptanib- Natrium weitere VEGF-lsoformen, denen physiologische Funktionen im Auge zukommen, unbeeinflusst.
Ergebnisse der klinischen Prüfungen
Pegaptanib-Natrium ist der erste Wirkstoff, der den vaskulären endothelialen Wachstumsfaktor VEGF165 spezifisch hemmt und damit in das der Erkrankung zugrunde liegende pathophysiologische Geschehen eingreift.
Sowohl im Tierexperiment als auch in klinischen Studien konnte belegt werden, dass Pegaptanib-Natrium auf diese Weise sowohl das Wachstum als auch die Permeabilität der pathologisch einwuchernden Gefäße verhindert.
Die Ergebnisse zweier klinischer Studien, in denen einer Patientengruppe alle sechs Wochen 0,3 mg des Wirkstoffs Pegaptanib- Natrium über einen Zeitraum von 48 Wochen in den Glaskörper injiziert wurde, zeigen nach Prof. Dr. Frank G. Holz, Universitätsklinik Bonn, folgende Ergebnisse:
Zu einem Verlust der Sehschärfe von weniger als 15 Buchstaben auf einer Sehtafel kam es bei 70 % der über ein Jahr mit Pegaptanib-Natrium (0,3 mg) behandelten Patienten im Vergleich zu 55 % der Patienten der Kontrollgruppe (p < 0,001).
Das Risiko eines schweren Visusverlusts (≥ 30 Buchstaben auf einer Sehtafel) war in der Gruppe der Patienten mit Pegaptanib-Natrium-Therapie (0,3 mg) im Vergleich zur Kontrollgruppe um mehr als die Hälfte reduziert (p < 0,001).
Bei den mit Pegaptanib-Natrium (0,3 mg) behandelten Patienten konnten mehr Patienten ihren Visus erhalten oder sogar verbessern als in der Kontrollgruppe (33 % versus 23 %; p = 0,003). Die Injektionen erfolgten in sechswöchigen Intervallen.
Die Wirksamkeit dieser Therapie ist mittlerweile für eine Therapiedauer von 24 Monaten in Phase III-Studien belegt (jeweils neun Injektionen alle sechs Wochen pro Jahr).
Hierbei zeigte es sich, dass bei einer Beendigung der Therapie nach einem Jahr bei zahlreichen Patienten ein erneutes Wachstum der CNV beobachtet wurde, sodass eine kontinuierliche Therapie über zwei Jahre signifikant effektiver war.
Unter Pegaptanib-Natrium war bereits nach sechs Wochen ein klinischer Nutzen zu erkennen.
Die positiven Auswirkungen auf das Sehvermögen waren unabhängig vom angiographischen Subtyp, Alter, Geschlecht, Irisfarbe und PDT-Einsatz. Bei der Betrachtung eines Patientenkollektivs mit frühen Läsionen, die mit 0,3 mg Pegaptanib-Natrium über 54 Wochen behandelt wurden, stellen sich die Ergebnisse noch positiver dar.
Die Ergebnisse bestätigen die Annahme, dass Patienten mit frühen Läsionen noch stärker von einer Behandlung mit Pegaptanib-Natrium (0,3 mg) profitieren.
In dieser Patientengruppe konnte die Sehkraft in größerem Maße erhalten und bei mehr als einem Drittel der Patienten sogar ein Visusgewinn erreicht werden.
Für diese Patientengruppe hat die Behandlung daher einen besonders großen therapeutischen Nutzen.
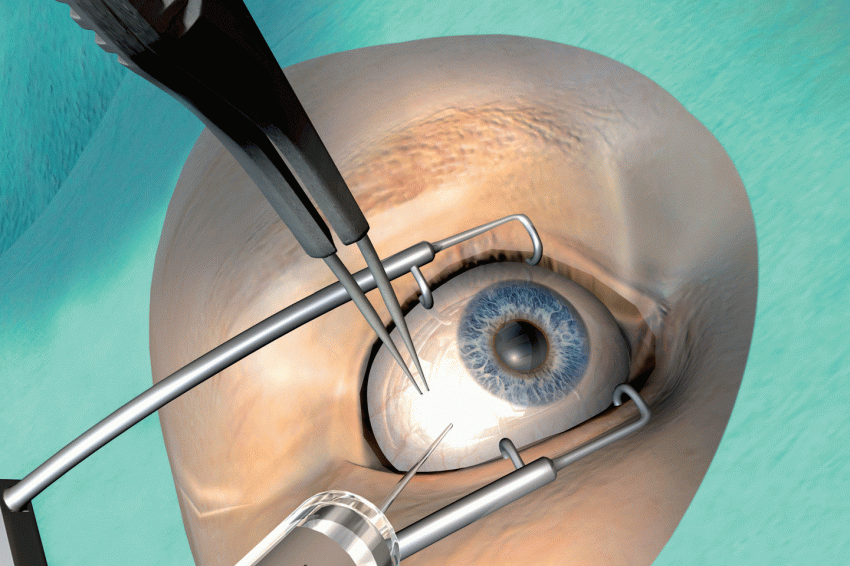
Management der intravitrealen Injektion Durch die intravitreale Injektion eines Medikaments kann ein hoher Wirkstoffspiegel im Auge erreicht werden.
Ein vergleichbarer Wirkstoffspiegel kann durch eine systemische (=orale oder intravenöse) Gabe des Medikaments entweder gar nicht erzielt werden oder aber nur durch die Einnahme einer – im Vergleich mit der intravitreal injizierten Medikamentenmenge – sehr hohen Dosis.
Nach intravitrealer Injektion ist die im Serum nachweisbare Medikamentenmenge gering und das Risiko systemischer Nebenwirkungen sehr viel geringer als bei systemischer Applikation.
Ein weiterer Vorteil der intravitrealen Injektion besteht darin, dass je nach verwendeter Substanz, das Medikament langsam abgebaut wird und daher die Wirkung über längere Zeit anhält.
Prof. Dr. Stefan Dithmar, Universitätsklinik Heidelberg, führte aus, dass die Macugen-Zulassungsstudien gezeigt haben, dass intravitreal injiziertes Macugen zu keinen systemischen Nebenwirkungen führt und auch keine lokalen Probleme wie Augeninnendruckerhöhung oder Kataraktentstehung verursacht.
Wird die intravitreale Injektion falsch durchgeführt, kann es zu Linsenoder Netzhautverletzungen kommen.
Durch Einführung einer streng aseptischen Injektionstechnik konnte das Endophthalmitisrisiko pro Injektion von ursprünglich 0,18% auf 0,03 % reduziert werden.
Die intravitreale Injektion von Macugen wird von den Patienten sehr gut vertragen, was sich auch in der hohen Studienkomplettierung bei den Zulassungsstudien gezeigt hat.
Quelle: Pressekonferenz der Pfizer Pharma GmbH, Karlsruhe
Birgit Arzig,Worms