Wirtschaftlich handeln: schnellere Heilung dank Vakuumtherapie
Der G-BA bestätigt: Die ambulante Vakuumversiegelungstherapie ist medizinisch notwendig, wirtschaftlich und sofort bei fehlender Heilungsperspektive unter Standardtherapie indiziert.
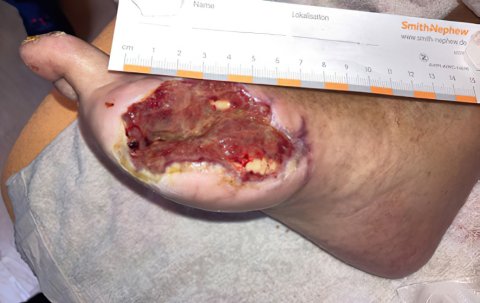
Die Versorgung chronischer und akuter komplexer Wunden stellt nach wie vor eine Herausforderung für ambulante wie stationäre Strukturen dar. Die Vakuumversiegelungstherapie (VVS) gehört zu den am besten untersuchten interventionellen Verfahren in der modernen Wundtherapie und wurde durch den Gemeinsamen Bundesausschuss (G-BA) nach einer langjährigen Evaluationsphase als medizinisch notwendig und therapeutisch wirksam eingestuft [1].
Seit Oktober 2020 ist sie Bestandteil des Einheitlichen Bewertungsmaßstabes (EBM) und somit regulär im ambulanten Sektor abrechenbar [1].
Verweildauerreduktion durch vereinfachte Überleitung
Ein Großteil der stationären Verweildauern bei komplexen Wunden ergibt sich nicht aus der operativen Primärbehandlung, sondern aus der erforderlichen postoperativen Wundtherapie. Für viele Patienten bedeutet dies Tage bis Wochen zusätzlicher Hospitalisation allein aufgrund der notwendigen Versorgung der Wunde. Dies verursacht: eine unnötige Belegung stationärer Kapazitäten, einen erhöhten pflegerischen Aufwand, vermeidbare Kosten von etwa 220–300 € pro zusätzlichem Verweildauertag (Quelle: Beispiele aus der InEK Kostenmatrix).
Durch die Möglichkeit der sektorenübergreifenden Überleitung dieser Patienten mit einer VVS in den ambulanten Bereich können diese Ressourcen gebündelt entlastet werden – ohne therapeutische Qualitätseinbußen. Gleichzeitig positioniert sich das Medizinische Versorgunszentrum (MVZ) als aktiver Partner im ambulant-stationären Versorgungspfad.
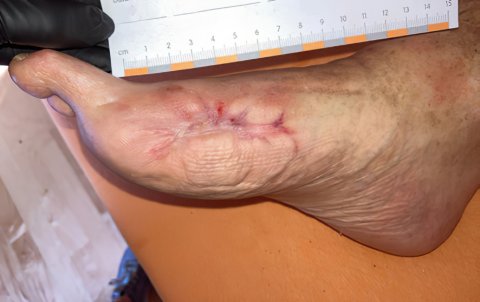
Ambulante VVS: evidenzbasiert und extrabudgetäre Vergütung
Die ambulante VVS steht exemplarisch für moderne Versorgung: Sie beschleunigt Heilungsverläufe [2] und kann die Versorgungsqualität verbessern. In seiner Gesamtbewertung bestätigt der G-BA den therapeutischen Nutzen sowie die medizinische Notwendigkeit der VVS [1,2]. Gerade vor dem Hintergrund zunehmender wirtschaftlicher Herausforderungen in MVZ gewinnt die VVS an Bedeutung – nicht zuletzt durch die Anhebung der Kostenpauschalen 40901 und 40902 auf 91,14 € bzw. 94,27 € pro Verbandwechsel in Kombination mit der EBM Ziffer 02314 seit April 2025 [3]. Für MVZ entsteht damit zusätzlicher Handlungsspielraum sowohl in der Patientenversorgung als auch in der strategischen Ausrichtung.
Zugleich sorgt die VVS für Struktur: klare Indikationen, standardisierte Abläufe und verlässliche Dokumentation schaffen Transparenz – besonders in Einrichtungen mit heterogenen Prozessen. Damit etabliert die Therapie nicht nur ein neues Qualitätsniveau der Wundversorgung, sondern auch eine weiterentwickelte Versorgungskultur. Kanisterlose Systeme mit Fertigverband und Gürtelclip4, wie etwa PICO, erleichtern zudem die unmittelbare Integration in den Praxisalltag. Für Patienten bedeutet dies: Mobilität [4] und dadurch, soweit möglich, Erhalt der Erwerbsfähigkeit während der Behandlung.
Die Einführung klar definierter Behandlungspfade schafft Struktur, Standardisierung und hebt die Versorgungsqualität spürbar an. Sie stärkt nicht nur die Durchführung, sondern auch die Identifikation des Teams mit dem Behandlungserfolg – fachliche Kompetenz und Routine wachsen, was das professionelle Selbstverständnis nach innen und außen prägt.
Wer die systematisch etabliert, positioniert sich als Einrichtung, die komplexe Therapien nicht nur beherrscht, sondern organisatorisch sauber abbildet – ein Signal, das gleichermaßen an Kliniken, Zuweiser und das eigene Team wirkt.
Zentraler Baustein für die Weiterentwicklung von MVZ Strukturen
VVS ist für MVZ-Geschäftsführungen mehr als eine weitere Therapieoption: Sie wirkt als zentraler Baustein der strukturellen Weiterentwicklung. Im Spannungsfeld von Qualität und Wirtschaftlichkeit ermöglicht VVS eine präzise Steuerung mit klar kalkulierbaren Erlösen und nachweisbarem medizinischem Mehrwert. Entscheidungen für VVS sind planbar, abrechenbar und ohne Bruch in bestehende Prozesse integrierbar – damit wird Wundversorgung zu einem Leitungsthema: nicht als Kostenstelle, sondern als Kompetenznachweis.
Wundversorgung ist kein Randthema, sondern ein strategisches Instrument für Versorgung, Profil und Ergebnis. Die ambulant etablierte Vakuumversiegelungstherapie hebt die Behandlungsqualität, entlastet Strukturen, verbessert die Wirtschaftlichkeit und schärft die interne wie externe Wahrnehmung des MVZ.
Medizinische Versorgungszentren die Vakuumversiegelungstherapie systematisch implementieren, zeigen, dass Versorgung aktiv gestaltbar ist – ohne langwierige Strategieprojekte, aber mit spürbarer Wirkung auf Organisation, Outcomes und Positionierung.
Der Beitrag ist auch in der Ausgabe Mai 2026 der Management & Krankenhaus auf S. 18 erschienen.
Quellen
[1] https://www.bvmed.de/themen/wundversorgung/infoseite-vakuumversiegelungstherapie-npwt-unterdruck-wundtherapie
[2] Tragende Gründe zum Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Richtlinie Methoden vertragsärztliche Versorgung: Vakuumversiegelungstherapie von Wunden vom 19.12.2019, https://www.g-ba.de/downloades s/40-268-6231/2019-12-19_MVV-RL_Vakuumversieglungstherapie-Wunden_TrG.pdf
[3] KBV / KV Kommunikation zur Erhöhung der Kostenpauschalen ab 01.04.2025. https://www.kbv.de/praxis/tools-und-services/praxisnachrichten/2025/03-27/H%C3%B6here%20Kostenpauschalen%20f%C3%BCr%20Vakuumversiegelung%20bei%20Wunden
[4] Produktdesign-Eigenschaft, https://www.smith-nephew.com/de-de/de-about-pico#mobilit%C3%A4t