Zukunftsstrategien in der Diabetestherapie

Zukunftsstrategien in der Diabetestherapie. Der „westliche“ Lebensstil verbunden mit der Übergewichtigkeit wie auch die zunehmende Lebenserwartung sind die Hauptursachen für die weltweite Zunahme der Prävalenz des Diabetes mellitus. Um der Zunahme der Erkrankung und den damit assoziierten Folgekomplikationen effektiv zu begegnen, muss die Diabetes-Forschung auf drei Ebenen intensiviert werden:
1. Diabetes-Prävention
2. Screening (frühzeitige Diagnosesicherung und Therapieinitiierung)
3. Entwicklung neuer und Optimierung vorhandener Therapiemodalitäten.
1. Prävention
Konsekutiv ist durch zahlreiche Studien belegt, dass die erfolgreiche und nachhaltige Therapie der Adipositas das Risiko für die Manifestation eines Diabetes mellitus effektiv senkt. Die Langzeitergebnisse verschiedener Diäten werden derzeit aber kaum als befriedigend angesehen.
Auch die pharmakologische Therapie gestattet in den seltensten Fällen eine dauerhafte Gewichtsreduktion von mehr als 5–10 %. Die chirurgischen Verfahren zur Gewichtsreduktion scheinen in der Nachhaltigkeit überlegen, wenngleich operationsbedingte Risiken die Anwendung für einen großen Kreis einschränken.
Zukünftige Präventivprogramme müssen daher auf die Vermeidung eines hyperkalorischen Lebensstils und eines Mangels an körperlicher Aktivität zielen. Die Weichenstellung für dies ehrgeizige Projekt muss in einem gesundheitspolitischen Konzept seinen Niederschlag finden, das von der Vorschule bis in das hohe Erwachsenenalter eine Durchdringung in allen Bevölkerungsschichten findet.
2. Screening
„Diabetes tut nicht weh!“ Vielleicht liegt in dieser Aussage die Ursache dafür, dass die Dunkelziffer der unerkannten Diabetiker weiterhin groß ist. Auf je zwei „erkannte“ Diabetiker kommt ein unerkannter und somit auch unbehandelter.
Es geht prinzipiell darum, das „Screening“ für den Diabetes (und zahlreiche andere Erkrankungen!) zu verbessern.
In wissenschaftlicher Hinsicht kann diesem Aspekt ärztlichen Handelns nur durch Forschung auf dem Gebiet der Präventivmedizin Rechnung getragen werden.
3. Entwicklung neuer und Optimierung vorhandener Therapiemodalitäten
Die Diabetestherapie war in der Vergangenheit im Wesentlichen beschränkt auf die Entwicklung von Insulinen mit veränderter Pharmakokinetik. Unter den oralen Antidiabetika ist die Einführung der Insulin- Sensitizer und der schnell wirkenden Abkömmlinge der Sulfonylharnstoffe zu nennen.
Ein völlig neues therapeutisches Prinzip bedeutet die Diabetestherapie mit einer insulinfreisetzenden Substanz. Das Glucagon-like peptide-1 (GLP-1) ist ein Darmhormon, das die Insulinfreisetzung glukoseabhängig stimuliert und so nach den Mahlzeiten den Blutzucker senkt.
Die Einführung eines peptidischen GLP-1-Analogon zur Therapie des Diabetes mellitus Typ 2 steht unmittelbar bevor.
In Zulassungsstudien konnten anhaltende Verbesserungen der Stoffwechselkontrolle, eine progressive Gewichtsreduktion sowie klinisch relevante Verbesserungen des Lipidstatus bei zweimal täglicher subkutaner Applikation des GLP-1- Mimetikums Exenatide (synthetisches Exendin-4) verifiziert werden. Aufgrund der peptidischen Natur der Substanz bleibt der parenterale Applikationsweg analog zur Insulintherapie erhalten.
Im Gegensatz dazu ist die Umgehung des parenteralen Applikationsweges für das Insulin in Kürze möglich, denn die Einführung einer inhalativen Insulin-Darreichungsform steht unmittelbar bevor. Dem Ziel der Restitution der endogenen Insulinsekretion werden experimentell und zum Teil auch in der klinischen Anwendung verschiedene Verfahren gerecht.
Während die Inselzell- oder Pankreastransplantation an verschiedenen universitären Zentren bereits zur Verfügung stehen, lässt ein gentherapeutisches Verfahren zur Reparatur des Insulin- Gens noch auf sich warten. Experimentelle Daten aus Versuchen transgener Mäuse oder Zellkulturen deuten aber auf die prinzipielle Machbarkeit einer „Gen-Ersatz“-Therapie hin.
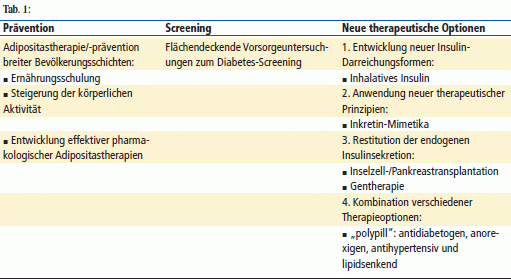
Der Komplexität der Erkrankung nebst Komorbiditäten könnte die sog. „polypill“ gerecht werden, indem durch eine sinnvolle Kombinationstherapie vorhandener Wirkstoffe multiple kardiovaskuläre Risikoprofile der Erkrankung mit einer Tablette behandelt werden könnten (Tab. 1).
Zusammenfassend kann festgehalten werden, dass die oben skizzierten Zukunftsstrategien durchaus berechtigten Anlass für Optimismus in der zukünftigen Diabetestherapie geben.
Kontakt:
Priv.-Doz. Dr. Frank Schmitz
Universitätsklinik Bochum
Medizinische Klinik I, St. Josef-Hospital
D-Bochum
Tel.: 0234/509-2317
Fax: 0234/503-2194
frank.schmitz@rub.de
www.rub.de
Meist gelesen

Hygiene(mängel) – zwischen Verantwortung, Haftung und Strafbarkeit
Konsequente Umsetzung der Hygienevorschriften, regelmäßige Kontrollen des Hygieneplans und laufende Fortbildung können das zivil- und strafrechtliche Risiko erheblich verringern.

„Gefahr einer digitalen Zweiklassenmedizin“
Im europäischen Vergleich hinken deutsche Kliniken deutlich hinterher.

„Eigenständigkeit wertet den Pflegeberuf auf“
Bundesgesundheitsministerin Nina Warken im Interview: APN – Advanced Practice Nurse – soll die akademische Laufbahn innerhalb der Pflegeberufe öffnen und damit bessere Karriereaussichten ermöglichen.

Universal Gloving: ein Problem für die Hygiene und die Umwelt
Um Erregerübertragungen und Hautirritationen zu vermeiden sind Einmalhandschuhe indikationsadäquat und nachhaltig zu nutzen.

„Die ePA zwischen Sanktionsdruck und Klinikrealität“
Prof. Dr. Henriette Neumeyer im Interview zur ePA